ПАРША





Рисунок 1. Шелушащаяся (пнтироидная) форма паршн. Рисунок 2. Щитково-импетигннояная форма парши; волосы эпилпрованы после рентгенотерапии; в центре— атрофия кожи. Рисунок 3. Парша головы: щитковая форма с атрофией в лобно-теменной области. Рисунок i. Парша гладкой кожи; йштюово-везикулезная
форма. Рисунок 5. Парша ногтей. цов, разбросанных по всей голове. Эта разновидность П. наиболее трудна для диагноза, т.к. при ней нет ни щитков ни сплошной атрофии^ измененные волосы благодаря незначительному их количеству не так заметны. Течение П. головы хроническое, заболевание длится годы, а иногда и десятилетия. Начало ее надо чаще искать в детстве, но она может впервые появиться и в зрелом возрасте и даже у стариков. Заболевание протекает как местный процесс, не сопровождаясь общими явлениями, если не считать нек-рых субъективных ощущений со стороны кожи головы. В ряде случаев на шее сзади припухают железы, достигая величины небольшого лесного ореха, без воспалительных явлений на коже. Дети, болеющие П., нередко имеют болезненный вид, бледны, вялы, слабого питания. Клинический диагноз П. во всех случаях должен быть подтвержден микроскопически. При клин, распознавании П. следует иметь в виду: а) экзему, для к-рой характерно наличие эксу-дативного процесса; признаки последнего могут маскироваться там, где имеются корки, но в окружности волосистой части, за ушами легко обнаружить наличие пузырьков, экскориаций, мокнутия; под корками также кожа местами экскориирована и мокнет. Кроме того экзема не дает никогда рубцов. Волосы могут быть и при экземе слегка мутноватыми, что при диагнозе может ввести в заблуждение. б) Импетиго, при к-ром на темени так же, как и при П., скопляются корки; но при импетиго нет мутных,,больных волос, корки рыхлы,темного цвета, легко отделяются от кожи, представляющейся под ними или слегка покрасневшей или лишь незначительно шелушащейся. Импетиго обычно не дает рубцов, в) Глубокие фоликулиты ,к-рые могут заканчиваться рубцами и тем напоминать П.; но при них наряду с рубцами имеются и более свежие проявления, к-рые представляют собой гнойничок, сидящий в устье фоликула; в дальнейшем они подсыхают в корочку. Волосы никаких изменений не представляют, а выпадают в результате глубокого воспалительного процесса, заканчивающегося рубцеванием, г) Глубокую трихофитию; но при ней волосы быстро выпадают и мутных волос незаметно, в очагах имеется много гнойного отделяемого, подсыхающего в рыхлые корки, склеивающие волосы, пока они 1 еще не выпали. Рубцы или отсутствуют или представляются сидящими отдельно и неглубокими; трихофития кроме того протекает остро, в течение дней или недель. В периоде атрофии П. может походить на другие атрофирующие процессы, а именно—красную волчанку и атрофирующее облысение (pseudope-lade Brocq 'а); последнее заболевание настолько напоминает атрофию при II., что Дарье (Da-rier) называет его псевдофавозной атрофией. Но в отличие от П. в окружности рубцовых участков при атрофирующем облысении не видно никаких изменений на коже, кроме самого незначительного шелушения, а иногда слабой воспалительной окраски. При красной волчанке рубцово измененный участок окружен плотно приставшими белыми чешуйками и зоной застойной красноты по периферии. При обоих заболеваниях совершенно нет изменений со стороны волос кроме выпадения их в периоде атрофии. Во всех подозрительных на П. случаях окончательно решает дело микроскоп. исследование. Значительно реже, чем П. головы, встречается П. гладкой кожи, причем обычно она сопровождает поражение на голове; ее клин, картина не всегда одинакова. Чаще встречается форма эритема тозн о-га е л у-ш а щ а я с я, к-рая проявляется мелкими от 72 до 2 см в диаметре красновато окрашенными пятнами с резкими контурами и неправильными очертаниями. Кожа на них шелушится в виде мелкопластинчатых чешуек белого цвета. Пятна расположены на лице, шее, плечах и верхних частях туловища сзади и спереди. Иногда наряду с этим у больного И- имеется и несколько щитков на гладкой коже—на коленях, плечах или предплечьях. Другая разновидность П. гладкой кожи—щ и т к о в а я; при ней у б-ного одновременно с П. головы (чаще) или реже только на гладкой коже появляются типичныедля П. образования—щитки отдельно или группами. Величина щитков от '/а до 1 см в диаметре; они также серовато-желтого цвета, сухи, несколько вкраплены в кожу и имеют в центре углубление, из к-рого торчит пушковый волос. Кожа в окружности несколько воспалена. В отличие от П. головы на гладкой коже после удаления щитков и излечения парши не остается атрофии. Еще реже можно встретить третью разновидность П. на гладкой коже—п узырьковую; при ней на коже появляются на покрасневшем основании группы мелких пузырьков и пустул, среди к-рых можно иногда заметить мельчайшие щитки. Группы имеются в незначительном количестве и разбросаны чаще всего на конечностях. Возбудителем пузырьковой формы П. чаще является A. quinckeanum (рис. 4). Исключительно редко П. гладкой кожи представляет собой распространенное заболевание, выражаясь сливными щитками, покрывающими сплошным слоем верхние и нижние конечности, туловище, голову и даже лицо. Такая генерализованная П. представляет собой тяжелое заболевание, сопровождающееся упадком питания и явлениями угнетения со стороны психики: больные вялы, подавлены, мало общительны. Субъективные ощущения при П. гладкой кожи или отсутствуют полностью или выражаются лишь незначительным зудом. Только при распространенной П. наблюдаются сильный зуд и боли при отрывании щитков. Течение П. гладкой кожи зависит от состояния поражений на голове; при наличии постоянной возможности заражения падающими корками и переносом ногтями П. гладкой кожи может длиться долго, но по излечении процесса на голове быстро поддается лечению.—Как редкое заболевание описаны случаи поражения П. слизистых: полости рта, пищевода или даже всего жел.-киш. тракта. На слизистой имеются мелкие нарушения целости покрова с бледножелтыми пятнами—колониями грибка П. Как редчайшие случаи были описаны поражения П. внутренних органов: селезенки, печени, легких, костей и др. П. ногтей [onychomycosis favosa (рис. 5)] —см. Опу<Ыа. Патолого-анатомические изменения кожи, пораженной паршой, состоят в следующем: щиток представляет собой скопление грибковых элементов, клеток эпидермиса и жирового детрита. В центральных частях щиток составлен из множества спор (конидий), по периферии — из переплетающегося войлока нитей мицелия, частью хорошо окрашиваю- щихся частью отмерших и представляющих собой лишь мелкозернистую массу. Щиток окружен кольцом лейкоцитов, затем имеется зона эксудата с остатками разрушенных эпителиальных клеток. Кроме щитка грибок можно обнаружить среди клеток эпителия вплоть до Мальпигиева слоя; особенно обильно скопление грибкавроговом слое; иногда Achorionпрорастает эпидермис и проникает в соединительную ткань (Фридман). В глубине фоликула, густо набитого грибковыми элементами, Achorion через внутреннее корневое влагалище проникает в волос и доходит до волосяной луковицы, никогда не прорастая в волосяной сосочек. В соединительной ткани наблюдается инфильтрат, состоящий из плазматических клеток, лимфоцитов и фибробластов. Галле и Дарье (Halle) видели образование бугорка с гигантскими клетками. В стадии атрофии папиляр-ный слой отсутствует, сальные железы разрушены, образованы кисты из расширенных выводных протоков потовых желез, к-рые также почти полностью отсутствуют. В далеко зашедших случаях эластическая ткань разрушена. При исследовании поражений ногтей гистологически грибок расположен в толще ногтевой пластинки, не прорастая в дермальные части под ногтем. Лечение парши тесно связано с удалением волос—эпиляцией, и там, где она произошла, процесс заканчивается. Лишь удаление больных волос, а с ними паразита дает возможность паразитицидному средству проникнуть более глубоко в фоликул 'волоса и оказать свое действие. Если не удалить волос, то никакое, даже сильно действующее дезинфицирующее средство не может излечить б-ного П., т. к. плотная кутикула волоса мешает проникновению мазей до глубоких частей фоликула, где гнездится грибок, и в этом неуспех терапии мазями, спиртовыми растворами или парообразными веществами.Наилучшие результаты дает эпиляция рентген, лучами, т. к. при рентгенотерапии волос истончается, и выпадение происходит особенно легко; волос не обламывается над выходом из кожи, а удаляется вместе с корневой частью. Значительно труднее достигнуть хорошей эпиляции путем удаления волос пинцетом или применением тех или других раздражающих веществ, к-рые вызывают воспалительные явления и тем самым нек-рое разрыхление волоса. Метод Бушке (Buschke)—удаление волос уксуснокислым таллием—не нашел широкого применения из-з\ осложнений, к-рые дает ттллий, и недост /точно удовлетворительной эпиляции. Рентгенотерапия поэтому представляет наиболее надежный способ лечения П. головы. Перед направлением б-ного на облучение кожу головы освобождают от корок, че'шуек и щитков, для чего смазывают ее в течение двух-трех дней вазелиновым маслом с 2% карболовой к-ты или 2%-ной салициловой мазью. Накануне облучения голову хорошо вымывают обыкновенным или зеленым мылом и в таком очищенном виде подвергают лечению. Волосы на голове должны быть острижены не короче 1 /2 еж. В Гос. рентгенологич. и радиол, ин-те в Ленинграде обычно применяют следующий способ эпиляции: голову разделяют на четыре поля: лобное (1-е поле), затылочное (2-е), левое боковое (3-е), правое боковое (4-е), освещая четыре сеанса (дозировку и технику—-см. Рентгенотерапия). В течение последую- щих 12 дней голову очищают от нарастающих корок мытьем и слабыми дезинфицирующими мазями или отшелушивающими мазями: 2%-ной мазью белой осад очной ртути, 2%-ной карболовой или 1—2%-ной салициловой мазью. Во избежание раздражения кожи лучше последние 2—3 дня перед выпадением волос, т. е. начиная с 10-го дня после освещения, не применять никакого лечения и ограничиваться лишь ежедневным мытьем головы. На 12— 14-й день обычно наступает выпадение волос; это самый важный период лечения, т. к. от полного удаления волос зависит весь успех терапии. Самопроизвольно падающие волосы сначала удаляют руками, потягивая их, а затем оставшиеся эпилируют пинцетом т.о., чтобы кожа головы была совершенно чистой, освобожденной до единого волоса. Допускается лишь сохранить каемку здоровых волос на границе роста их, если они зде сь трудно удаляютс я.. Обычно при правильной дозировке и тщательно проведенной рентгенотерапии волосы эпи-лируются легко, удаляются вместе с корневой частью и успех лечения обеспечен. Если волосы почему-либо удаляются с трудом и обламываются над кожей, необходимо в дальнейшем внимательно следить за отрастанием их и эпилировать повторно. После удаления волос, если на коже головы нет явлений дерматита, начинается мазевая терапия. Предлагают разнообразные средства—нафтоловую 5%-нуюмазь, Вилькинсонов-скую мазь, 3—5%-ную хризорабиновую и т. д. Способ Сабуро: в течение трех дней в кожу втирается T-ra Jodi (5%-ная), на 4-ый день голова моется зеленым мылом и затем следующие три дня втирается мазь: Ас. руго-gall. 5,0; ol. Rusci 20,0; Vasel. 100,0. Сабуро также советует применять смазывание головы мазью из Hydrarg. sulfur. 0,5; Sulfur, pp. 25,0; Vaselini 100,0. Мазевое лечение продолжается в среднем 2—3 недели после эпиляции, когда кожа головы делается уже совершенно чистой и ее можно оставить без лечения, применяя лишь ежедневное обмывание. На 4-й неделе-после эпиляции начинается рост пушковых волос, а через 21 /2—3 месяца после рентгенотерапии голова покрывается уже довольно-густым слоем волос. Об окончании лечения, а вместе с тем и об излечении можно судить различными способами: повторным, многократным в течение 4—6 месяцев микроскоп. исследованием на возбудителя или даже посевом и наблюдая за клин, признаками—покраснением кожи вокруг растущего волоса, образованием мелкой пустулки вокруг него или шелушением. Эти клин, признаки имеют большое значение, т. к. по ним можно безошибочно решить вопрос о начале рецидива. Лечение П. гладкой кожи значительно менее сложно. Смазывание мазями, содержащими отшелушивающие и дезинфицирующие средства (5%-ной салициловой, 2%-ной пирогалловой, 5%-ной серной или Вилькин-соновской мазью), быстро дает возможность ликвидировать заболевание. о. подвысоцкая. Распространение парши далеко не равномерно в различных странах. Она встречается очень часто в Японии и Китае, в последнем в особенности в связи с частым бритьем головы уже в детском возрасте. Отдельные случаи П. описаны в Америке; по статистике Американского Дерм, общества на 205 000-кожных б-ных, зарегистрированных с 1877 по 1892 г., приходилось 707 случаев П. Чаще ■встречается П. в Мексике. Из стран Европы редко встречается П. в Англии (по Crocker'у 1 случай на 2 000 заболеваний кожи), во Франции (в Париже в 1920—21 гг. лечилось всего 37 больных П., из них 27 приезжих из других ■стран, хотя Сабуро полагает, что в южных департаментах Франции П. встречается эндемически среди коренного населения), в Германии (так напр. Бушке в одной из крупнейших б-ц Берлина наблюдал в течение 9 лет лишь один случай, зарегистрированный между 1920— 1923 гг.). К наиболее пораженным из европейских стран относится Польша, где, по Альтману (Altmann), в 1924 г. специальная экспедиция по борьбе с П., организованная American Joint Distribution, подвергла лечению в течение одного года 10 тысяч человек. По Кумеру (Kumer), не лучше обстоит дело в Бессарабии и Румынии. Сравнительно частым заболеванием являлась П. и в Италии: по Пассини (Passi-ni), в Венеции в 1905—08 гг. зарегистрирован был 141 случай П., в кожной клинике Милана с 1912 по 1922 г.—575 случаев П. В дореволюционной России по данным рекрутских наборов в 1891 г. среди 862 024 новобранцев 744 освобождены из-за П., в 1892 г. среди 71026—727; с 1893 по 1895 год среди 2 437 184 освобождены 1 953 (Петерсен). В России П. поражена была почти вся территория страны. По данным довоенной регистрации в 77 губерниях отмечены случаи П., причем наибольшее число отмечалось в Бессарабской, Казанской, Могилевской, Оренбургской, Уфимской, Эриванской губ., т. е. наичаще П. встречалась в губерниях с мусульманским и еврейским населением—народностями, находившимися в наихудших соц. условиях, лишенными даже примитивных сан .-гиг. навыков. В Киеве до империалистской войны обращалось за лечением приблизительно около 200 •чел. б-ных П. в год, что составляло 28,5% всех кожных заболеваний за период с 1909 по 1913г. (Лурье, Рабинович), причем среди грибковых заболеваний П. составляла 53%. Отсутствие б дореволюционной России специальных учреждений для лечения грибковых заболеваний, доступной беднейшим слоям населения врачебной помощи и широко проводимых профилактических мероприятий обусловливало далеко не полную регистрацию заболеваемости П. Открытие в первые годы советского здравоохранения кожно-венерологических диспансеров и несколько позже специальных фэвозных домов (диспансеров), проводящих диспансерное обследование каждого регистрируемого больного П. и систематические осмотры школьников, способствовало более полному охвату имевшихся б-ных и давало в нек-рых городах высокую регистрацию П., сменяющуюся затем—в связи с осуществлением и улучшением соц. условий—резким снижением заболеваемости. Так напр. в организованные в 1923 г. в Киеве и Одессе фавозные диспансеры обратилось больных П.: Города 1923 г. 1924 г. 1925 г. 1926 Г. 1927 г. 1928 г. Одесса... 675 430 Киев ... 715 j too 1 1 448 393 В СССР П. встречается наичаще на Украине, в Белоруссии, в Татреспублике, в Узбе- кистане, в Азербайджане. О резком снижении заболеваемости П. в СССР по сравнению с дореволюционным временем можно судить по следующим данным: в то время как в 1872— 1885 гг. П. составляла 1,5% всех кожных б-ней, зарегистрированных в Военно-медицинской академии, она в настоящее -время в Ленинграде и Москве встречается лишь в единичных' случаях.—П. наиболее часто встречается в детском возрасте; большинство б-ных заболевает до 10-летнего возраста; самый юный возраст—28, даже 22 дня (Сабуро). По данным Одесского дермато-венерологического ин-та за 1917—27 гг. (Мгебров) из 100 заболевших паразитарными б-нями волос заболело до 1-го года 1,7%, от 1 до 5 лет—26%, от 6 до 10 лет— 40,9%), от 11 до 15 лет—24, 55%, от 16 до 20 лет—3%, от 21 до 30 лет—2,8%, от 31 до51 г.— 1,5%. По киевским данным (Лурье) П. до 15-летнего возраста обнаружена в 84,7%, у взрослых после 15 лет—в 15,3%; повидимому и у этих 15,3% начало заболеваний следует отнести к более юному возрасту. Среди детей П. чаще встречается у мальчиков, среди взрослых— у женщин. По данным Киевского фавоз-ного диспансера П. обнаружена в 47,7% у мальчиков и 36,7% у девочек, в 6,7% у мужчин и 8,9% у женщин. Повидимому такая разница в детском возрасте объясняется более частой стрижкой и возможностью заражения при ней у мальчиков. Несколько чаще регистрируется П. у женщин, нежели у мужчин, повидимому в силу большего общения женщин с больными детьми. Существовавшее мнение о большей склонности к заболеваниям П. евреев и мусульман объясняется тем, что в дореволюционной России трудящееся еврейское и мусульманское население находилось в наихудших соц.-бытовых условиях. Повышенная заболеваемость его П. являлась отражением скученности, тесноты и бедности национальных меньшинств. Улучшение этих условий сопровождается резким уменьшением больных П. Так, по данным Киевского фавозного диспансера, приступившего к выявлению больных П. в 1924 г., было зарегистрировано: Годы Евреи Русские и Другие укр. инцы I ^у J 456 368 277 213 185 235 204 128 111 4 ; l ! 5 j 7 ■ Т. о. число всех зарегистрированных случаев П. с 1924 по 1929 г. снизилось с 715 до 364 (на 50,9 %), причем это снижение отмечается во всех национальных группах б-ных. Особенно резко выявляется это снижение в 1928 г., незначительное же увеличение в последующем 1929 г. должно быть отнесено за счет роста населения и полноты охвата регистрацией больных П. При плохих сан.-гиг. условиях некоторые профессии могут являться в известной мере предрасполагающим моментом для заражения П. Так, при обследовании в 1924 г. радо-мысльских школьников среди б-ных П. детей в 44% имелась вероятность заноса болезни в семью родителями, к-рым приходилось по роду занятий сталкиваться с кожей животных; однако несомненную роль сыграли в заносе инфекции и плохие сан.-гиг. условия. Кроме того обычай прикрывать голову (у евреев и мусульман) играет в деле распространения П. не последнюю роль: кожа головы под шапкой всегда влажна, лишена действия воздуха и потому более восприимчива к заражению. Самым важным предрасполагающим моментом заражения П. безусловно является длительное соседство с больным индивидом. Заразительность П. значительно слабее, чем стригущего лишая. В Киевском фавозном диспансере за 1928—30 гг. обнаружено 83 семьи, в которых отмечено было заболевание среди нескольких членов (см. табл.). Чисчо семей Из этой таблицы видно, что возможность заражения при продолжительном совместном пребывании с б-ным значительна; в среднем выявлено 56,8% членов семей больных П.; в 25 семьях б-ными оказались мать и дети, в 2 семьях—отец и дети, в 2 семьях—бабушка и внуки. Более близкое и длительное соприкосновение матери с детьми является предрасполагающим моментом к заражению детей; в большинстве случаев дети спали в одной по-* стели с матерью. Заражение П. наблюдалось в плохо поставленных, переполненных приютах для детей во время империалистской войны. Школьные эндемии в СССР не наблюдались, в единичных случаях заболеваний у школьников при обследовании источников заражения всегда оказывался кто-либо из домашних. Непрямое заражение П. относится к величайшим редкостям; так, описаны заражения при посредстве компресов, через ванны, белье и перья для подушек, некоторыми допускается лишь возможность заражения через головную щетку. Профилактика. Социальный характер парши определяет систему мероприятий, осуществляемых в СССР в борьбе с П. Национальная политика советской власти, быстрый рост экономического и сан.-гиг. уровня трудящихся, ликвидация неграмотности, советская система воспитания, развитие школьно-санитарного надзора, рост числа детсадов, яслей, систематические осмотры в них детей—все это послужило основой для успешного проведения в жизнь профилактических мероприятий, осуществляемых как общими кожно-венерологи-ческими диспансерами, так и специальными фавозными диспансерами, открываемыми в наиболее пораженных местах. Задачи этих диспансеров сводятся 1) к наблюдению за всеми больными П. с момента установления диагноза до окончртелгного излечения б-ного; 2) к лечению б-ных; 3)к проведению последующего лечения после рентгенизации; 4) к выявлению очагов и в первую очередь к выявлению семей заболевших; 5) к обследованию школ, интернатов и пр.; 6) к регистрации и учету всех больных; 7) к разработке научных и общественных вопросов, связанных с организацией | борьбы с П.; 8) к вовлечению рабочей и деревенской общественности в осуществление профилактических мероприятии. Обследование-семей заболевших является одним из важнейших моментов работы, т. к. дает возможность выявить источники П. среди лиц старших возрастов, к-рые нередко являются источником заражения детей. Выявление источников и их обеззараживание является основным условием для ликвидации эндемических очагов. В виду инфекционного характера П. необходимо законодательным порядком ввести обязательное уведомление соответствующих органов здравоохранения о каждом обнаруженном случае. Наряду с повышением экономического благосостояния населения, изжитием жилищного кризиса, поднятием культурного уровня масс, углублением сан. просвещения необходимо повышение сведений о П. среди врачей, в особенности школьных; в целях защиты детских коллективов (ясли, детсады, школы) выявленные среди них больные П, могут быть возвращены обратно в коллективы только после полного излечения и контроля диспансера или сведущего врача. Необходимо следить за общением детей с животными, особенно кошками. При лечении парши необходимы усиленный надзор и изоляция, особенно во время выпадения волос, устройство специально моечных комнат в фа-возных диспансерах; выпадающие волосы должны сжигаться; во время лечения необходимо ношение чепца; одежда больных и помещения должны подвергаться дезинфекции. Ухаживающий персонал должен носить специальную одежду (халаты, застегивающиеся сзади); руки персонала, особенно ногти, должны тщательно промываться дезинфицирующими растворами, теплой водой и мылом, а .Лурье» Лит.: Гриф Ф. иИткинМ., Дерматомикозь» и их возбудители среди детей Ленинграда, Вен. и дерм.* 1929, № Я—4; Пашкин П.,К эпидемиологии паразитарных грибковых заболеваний, Микробиол. ж.». т. X, прилож., 193U; Кричевский А., Грибковые б-ни и борьба с ними в условиях сельской обстановки, Acta med., вып. 22, Харьков, 1929; Мгебров М. а Гольденберг Г., Трихофития, микроспория и фавус в г. Одессе, Вен. и дерм., 1928, № 9—10; F е р-п и н а А., Наиболее часто встречающиеся гиды трихофитии и парши и их лечение, Вестн. рентгенологии а радиологии, т. II, вып. 2, 1923; Подвысоцкая О., Дерматомикозы и их возбудители, дисс, П., 1921 ^ Подвысоцкая О. и Кашкин П., Руководство по исследованию дерматомицетов, М.—Л., 1931; Финкельштейн, К методике культуры дерматомицетов, Моск. мед. ж., 1922, № 5—6; Ц в i т к i с Э., Оглпд д!яльности Кшвского фавозного диспансеру,, Профил. мед., 1929, №5; Эпштейн Г., Патогенные простейшие, спирохеты и грибки, М.—Л., 1931; Яковлева, Грибковые заболевания (С. Златого-ров, Учение о микроорганизмах, т. III, вып. 3, Л.,. 192 7); К u m e r L., Favus (Hndb. d. Haut- u. Gesch-lechtskrankheiten, hrsg. v. J. Jadassohn, B. XI, В., 1929, лит.); Plaut H. u. Griitz 0., Die Hyphenpilze oder Eumyceten (Hndb. d. pathogenen Mikroorganismen,. hrsg. v. W. Kolle, R. Kraus u. P. Uhlenhuth, B. V,. Jena—В.—Wien, 1927, лит.); Sabouraud R., Lea teignes, P., 1910; он же, Generalites concernant les. dermatophytes, Ann. d. dermat. et syph., 19-8, № 9» Stein O., Die Fadenpilzerkrankungen des Menschen (Lehmanns med. Handatlanten, B. XII, Miinchen, 1931); U r u e n a J., Le traitement des teignes par l'acet. dfe thallium, P., 1928. См. также лит. к ст. Грибки паразитические, Дерматомицеты и Микозы.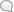 Смотрите также:
Смотрите также:
- ПАРЫШЕВ Дмитрий Адрианович (1858—-1922), видный русский гинеколог. В 1883 i\ окончил Мед.-хир. академию, работал в клинике Славянского и в клинике Виллье. В1897 г.. I перешел на городскую ...
- ПАСЛЕН слацко-горький, Solanum dulcamara, название растения из сем. пасленовых (Solanaceae), куда принадлежит и съедобный картофель (Solanum tuberosum L.) и черный П. (Solanum nigrum L.) (псинка)—ядовитое сорное однолетнее травянистое растение (см. рисунок), ...
- ПАССАЖ ВИРУСА, проведение микроба (resp. вируса) через организм восприимчивого животного с целью усиления вирулентности; метод впервые предложенПастером. Животное заражается микробом; затем его убивают или оно гибнет, и из его органов выделяют ...
- ПАСТЕР Луи (Louis Pasteur, 1822—1895), великий ученый, основатель современной микробиологии и иммунобиологии; родился в местечке Доль в семье кожевника; высшее образование получил в Высшей нормальной школе в Париже, в к-рой был ...
- ПАСТЕРОВСКИЕ ПРИВИВКИ, или антира-бические прививки, являются профилактич. мероприятием против бешенства (см.). В качестве антигена применяется фиксированный яд (virus fixe) (см. Бешенство), к-рый до наст. времени почти повсеместно продолжает пассироваться из вируса ...